文章最后更新时间:2024-08-12 19:44:50,由春晓健康网负责审核发布,若内容或图片失效,请留言反馈!
广谱抗癌药拉罗替尼(Larotrectinib、Vitrakvi)攻坚各类癌症的辉煌数据
距离2018年11月拉罗替尼获批已经快两年了,但是这款广谱抗癌药给医学界带来的震撼和热度丝毫未减。
在刚刚结束的2020AACR年会上,更新了广谱抗癌药拉罗替尼治疗NTRK实体瘤的数据。
无进展生存率高达79%!实力碾压全部实体瘤!
2020年4月AACR公布的三项临床试验拓展分析中,专门研究了非融合NTRK突变患者的临床反应,分析包括159例患有17种不同肿瘤类型的NTRK融合患者,以及73例具有25种不同肿瘤类型的NTRK非融合突变的患者。
结果显示
无论哪种癌症类型,针对所有NTRK基因融合的成人和儿童患者的晚期癌症,靶向治疗药larotrectinib的总应答率均达到79%,中位总生存期为44.4个月。相比之下,那些非NTRK基因融合的其他突变的患者,仅有1%响应,其总生存率仅为10.7个月,因此NTRK融合被誉为“无进展生存系”靶点,临床医生也在不断强调NTRK基因融合蛋白临床测试的重要性。
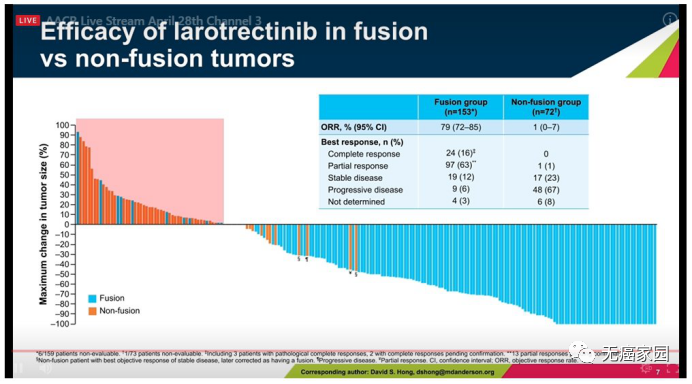
在融合组中,有16%的患者有完全缓解,有63%的患者有部分缓解,有12%的患者病情稳定。
非融合组未见完全缓解及部分缓解,仅有23%的患者病情稳定,67%的患者出现病情进展。
融合组的反应持续时间为35.2个月,而非融合组为3.7个月。
两组的无进展生存期分别为28.3个月和1.8个月。
因此,所有的实体肿瘤患者都应进行基因检测,确定是否存在NTRK融合,而其他NTRK突变无法获益于拉罗替尼。
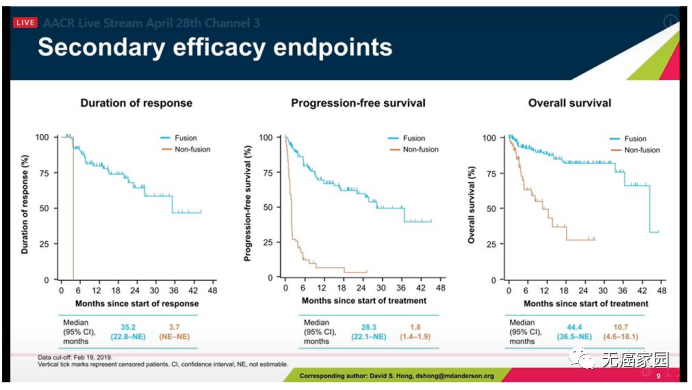
实力超凡!拉罗替尼治疗各类肿瘤的临床数据惊艳
除此之外,拉罗替尼在各类癌症中也展现出超凡实力。
1、儿童肿瘤-无进展生存率高达93%
2018年3月在线的肿瘤学杂志柳叶刀上公布了larotrectinib(LOXO-101)的研究数据!该药在部分儿童癌症患者达到了93%的治疗应答!这对肿瘤患者来说无疑是振奋人心的重磅好消息!
17名患者TRK融合阳性,平均年龄是4.5岁。有14例对Larotrectinib(拉罗替尼)的治疗产生了应答!
2、肺癌-持续缓解
2018年10月举行的世界肺癌大会上,报告了截至2018年2月19日,在初步分析组中的55名患者中的4例经过治疗的TRK融合非小细胞肺癌患者的详细信息和随访。患者口服larotrectinib100 mg,每日两次(BID),直至疾病进展或缺乏临床获益。
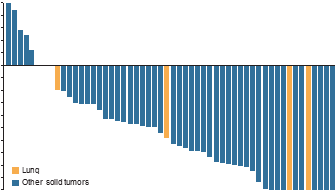
结果显示
4例接受拉罗替尼治疗的NTRK基因融合的NSCLC患者中3例都出现持续反应(从8.21到> 20.27个月)Larotrectinib在NSCLC患者中耐受良好,报告的主要是1级不良事件的发生,除了患者中发现的1级2级不良事件(中性粒细胞计数减少)。
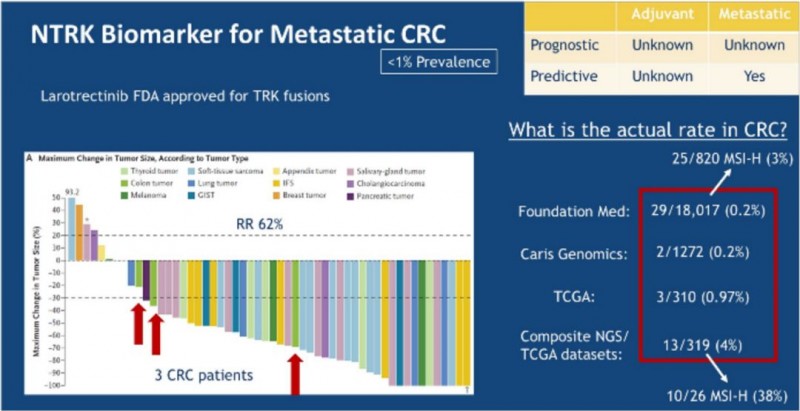
3、消化道肿瘤-总缓解率43%
2020年1月,美国临床肿瘤学会胃肠道肿瘤研讨会(ASCO-GI)公布了一项数据专门分析了携带NTRK融合蛋白的消化道肿瘤患者的临床用药效果。14名患者包括8例结肠癌患者,2例胆管癌,2例胰腺癌,1例阑尾癌和1例肝癌。其中8名患者在诊断时患有IV期转移性癌症,9例患者之前已经接受过两次以上的治疗。
试验结果显示:消化道肿瘤亚组的总缓解率为43%,其中结肠癌患者的总体缓解率为50%。反应的持续时间差异较大,从3.5个月到超过14.7个月不等。
在中位随访期19个月之后,中位总体生存时间长达33.4个月,将近三年。一年的总生存率(OS)为69%。在数据截断时,四名结肠癌患者和一名胰腺癌患者仍然活着,而且病情没有恶化。并且拉罗替尼的安全性和耐受性是良好的。大多数不良反应为1级或2级。
4、罕见癌症
除了对常见癌症效果显著,拉罗替尼的更大价值在于,对于临床中难治的罕见癌症,如分泌性唾液腺癌和分泌型乳腺癌,婴儿纤维肉瘤等有着超乎想象的临床效果。
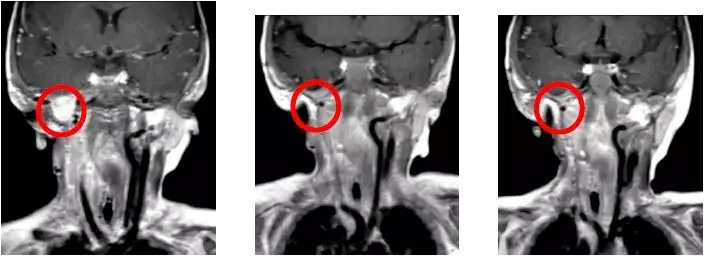
婴儿纤维肉瘤
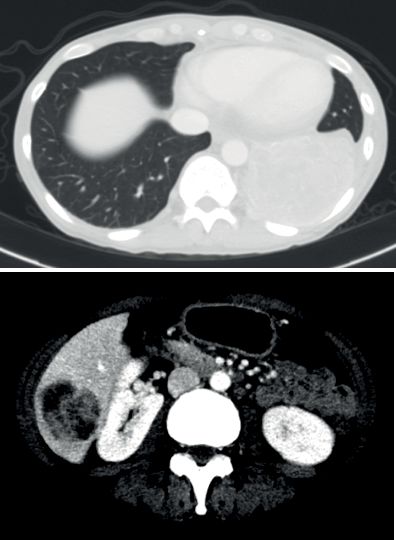
一个16个月的纤维肉瘤的婴儿,先前接受过3次手术和化疗,经过基因检测后发现ETV6-NTRK3突变,于是开始接受LOXO-101 100mg BID /成人当量剂量的液体制剂治疗,三周期后MRI显示肿瘤体积减少90%!
治疗前 治疗第二周期 治疗第三周期
分泌型乳腺癌
据《临床乳腺癌》杂志报道了一篇关于具有ETV6-NTRK3融合表达初次接受化疗的成人患者采用拉罗替尼治疗的临床研究,经6周治疗后患者PETCT显示肿瘤已消散大半。此外文章中还提及,乳腺分泌癌的肿瘤组织中超过90%的细胞都携带ETV6-NTRK3融合基因。所以,针对这种融合基因的靶向药物——拉罗替尼,对治疗分泌性乳腺癌有非常好的治疗效果。
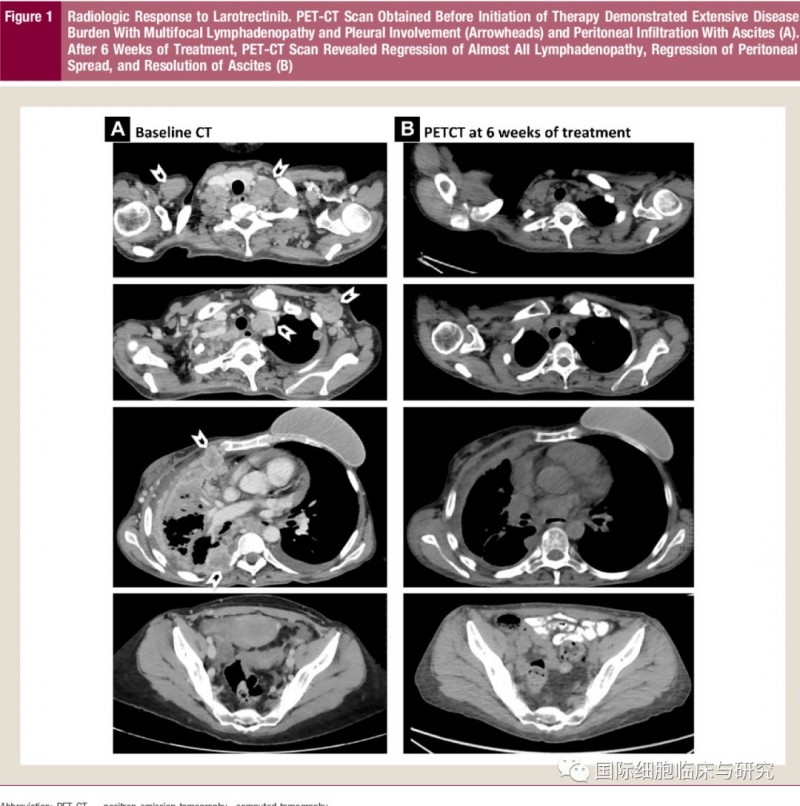
图为患者治疗前CT及拉罗替尼治疗6周后PETCT对比图
拉罗替尼三大抗癌“特效”
这款药物之所以让人印象深刻,最大的三个看点在于:
第一,不限癌种。这意味着,只要存在NTRK融合,包括乳腺癌、结直肠癌、肺癌、甲状腺癌等17种癌症类型,同时对成人和儿童都是可以使用的。
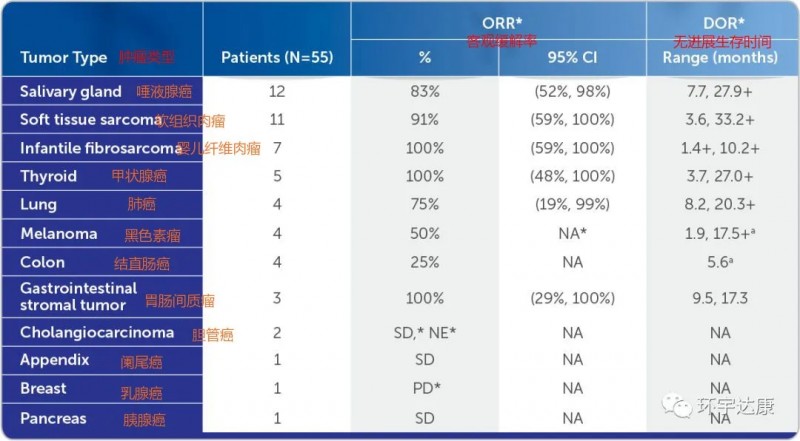
各类癌症的客观缓解率和中位缓解时间
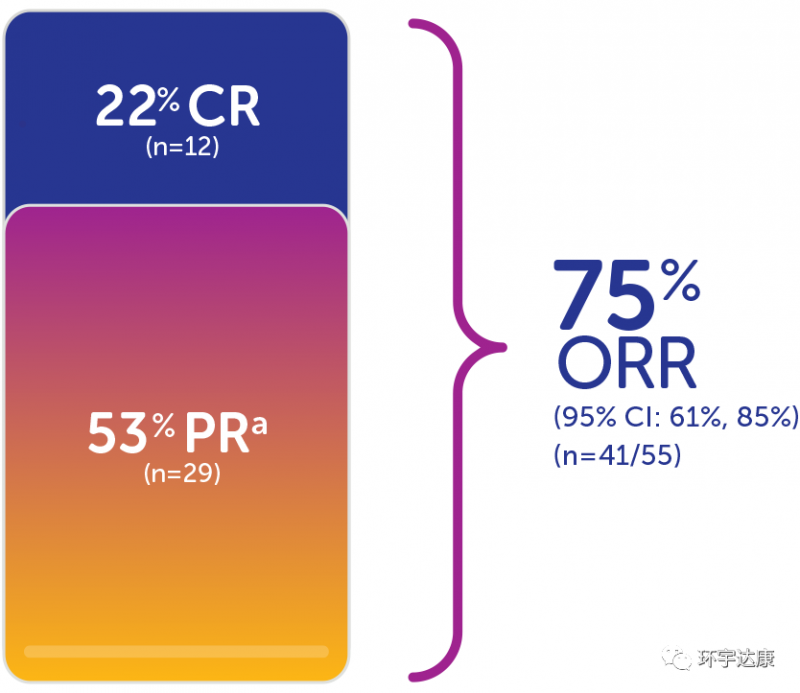
第二,总缓解率高达75%。在TRK融合癌患者的三项大型临床试验汇总数据显示,拉罗替尼的总缓解率高达ORR为75%,其中22%的患者完全缓解。
第三,快速持久的响应。这款药物的神奇之处在于,起效非常快,并且一旦有效,带来的缓解往往是出乎意料的。数据显示,平均的起效时间仅为1.84个月,73%的患者响应的持续时间超过6个月。(一个案例报道显示,2岁的梭形细胞肉瘤女孩再接受拉罗替尼治疗后24小时内就出现了快速响应,症状迅速改善。
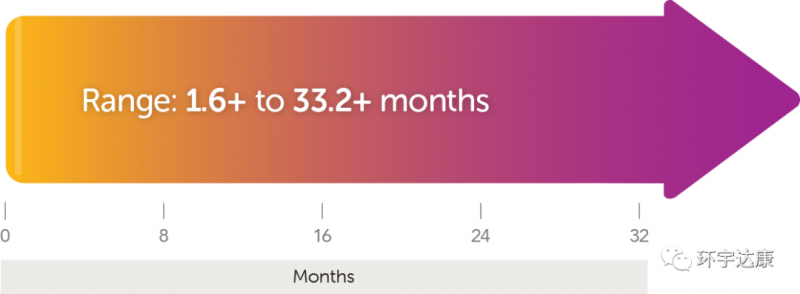
+表示正在进行的响应。截至数据发表时,还有患者处于持续缓解中
机不可失!拉罗替尼免费临床试验正式招募!
虽然拉罗替尼对于特定癌症患者的效果惊人,但是目前仅在美国上市,并且口服胶囊形式的拉罗替尼采购价格为每月32,800美元(30天100mg),每年393600美元(约270多万人民币),此价格对于患者来说,堪称天价!某些儿童患者的口服液体制剂为每月1.1万美元,也是国内普通家庭无法承受的,很多病友迫切的希望国内能尽快开展这款新药的临床试验。
去年7月,拉罗替尼将在国内开展临床招募的信息公布后,引起了广泛的关注,经过半年多的审批流程,近日,我们得到拜耳公司的信息,目前“无进展生存系”抗癌药拉罗替尼针对成人实体瘤和儿童实体瘤的两项试验终于正式在国内开始招募患者了!这意味着,国内的患者也终于有机会免费用上这款美国的抗癌“特药”!并且,经过临床试验验证后,这款药物也将在我们国家上市。

这项试验由国内肿瘤领域的几家医院率先开展,评估口服TRK抑制剂拉罗替尼对NTRK阳性的不同种类肿瘤的成人和儿童患者的疗效。
试验分类:安全性和有效性
试验范围:国际多中心试验
成人实体瘤招募信息
这项研究是为了验证拉罗替尼对不同类型的肿瘤疗效。这些肿瘤必须存在一种特定的基因变化(NTRK1, NTRK2或NTRK3)。Larotrectinib是一种试验性的药物,可以阻止这些NTRK基因在癌细胞中的作用,因此可以用来治疗肿瘤。
试验分期:II期
主要终点指标:由独立放射学审查委员会测定 总缓解率
入组人数:总体140人中国13人
预计入组结束时间:中国2021年8月31日
儿童实体瘤招募信息
本研究是验证拉罗替尼在儿童肿瘤患者中的安全性。该肿瘤必须存在特定(NTRK)基因改变。拉罗替尼旨在限制肿瘤细胞中NTRK基因的活性而治疗肿瘤。研究的第一部分(I期)验证儿童受试者中,剂量的安全性,药物在体内的吸收和改变,对于肿瘤的作用。第二部分(II期)主要目的是药物治疗的作用及其时长。
主要终点指标:1期:受试者发生不良事件的例数,不良事件持续的时间;II期由独立放射学审查委员会测定 总缓解率。
入组人数:国际多中心试验:总体159人中国5人
预计入组结束时间:中国2021年11月30日
相信拉罗替尼在国内临床试验的开展,无疑让山重水复疑无路的晚期患者多了一份希望,但是想使用这款“无进展生存系”神药有个硬性条件,必须通过基因检测证实存在NTRK1、NTRK2或NTRK3融合基因的局部晚期或转移性恶性肿瘤。注意只能是融合,NTRK突变或扩增都不适合。
关于拉罗替尼
拉罗替尼是Loxo Oncology公司和拜耳公司开发的新一代具备高度特异性的口服TRK抑制剂。该药的最大看点在于,它是一款针对特定基因突变,而不针对特定癌症种类的抗癌新药。其所能治疗的NTRK基因融合实体瘤包括乳腺癌、结直肠癌、肺癌、甲状腺癌等多种实体瘤类型。
因此,拉罗替尼在美国获批被认为是癌症疗法从“基于癌症在体内的起源”转向“基于肿瘤的遗传特征”这一演变过程中的重要里程碑!

药物名称:Vitrakvi(Larotrectinib,拉罗替尼,又名LOXO-101)
美国上市时间:2018年11月26日
药物功效:有效对抗由单一罕见基因(NTRK)突变驱动的各种癌症
针对人群:患有实体肿瘤的成人和儿童患者
制造企业:Bayer(拜耳)和Loxo Oncology共同研发
使用剂量:
成年人:Larotrectinib对成年人的剂量是每天口服100mg,每天两次,直至疾病进展或出现不可接受毒性!;
儿童按年龄和体重使用剂量:体表面积小于1.0米的儿科患者,Vitrakvi的推荐剂量是100mg/m2 ,每日口服两次,与或不与食物同服。
不良反应剂量调整:出现3级或4级不良反应,减少用量直至改善或不良反应1级。如果不良反应在4周内改善,则在下一次计量时恢复。如果4周内不良反应无法消退,则永久停用Vitrakvi。
参考资料:
https://www.mdanderson.org/publications/cancer-frontline/targeted-therapy-larotrectinib-shows-marked-responses-in-patient.h00-159381156.html







发表评论